A prevenção é o caminho
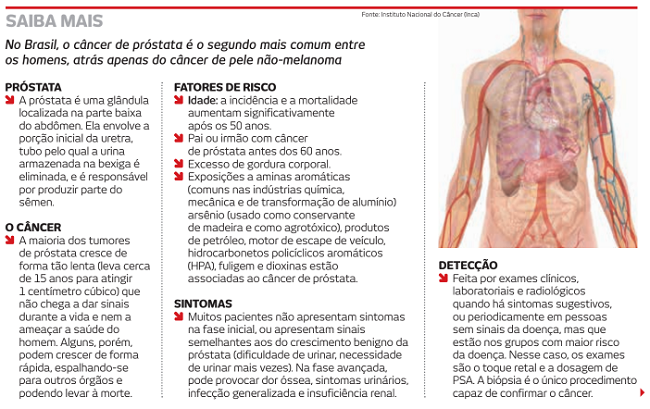
O câncer de próstata é o segundo mais frequente entre os homens e, de acordo com o Instituto Nacional do Câncer, a cada 38 minutos um paciente morre em decorrência da doença no país. A boa notícia é que em mais de 90% dos casos é possível alcançar a cura
Para conscientizar os homens da necessidade de prevenir o avanço de uma doença curável, a Sociedade Brasileira de Urologia idealizou a campanha Novembro Azul. Mas, para que o tratamento seja bem- -sucedido, é fundamental a detecção precoce desse tumor, que tem progressão lenta e assintomática no início. A ideia é informar a população sobre as estratégias que permitem detectar o câncer de próstata ainda no início, com exames simples.
Esses testes são prescritos pelo médico anualmente para homens acima de 50 anos e, nos casos daqueles onde há risco aumentado – negros e pessoas com histórico familiar –, a partir dos 45. Um dos exames mais comuns é o PSA, o antígeno prostático específico, cujos índices são detectados pelo hemograma. “A dosagem do PSA é um dos elementos utilizados na avaliação para diagnóstico precoce do câncer de próstata, que inclui também o exame físico da próstata, histórico familial, histórico pessoal, outras doenças que o paciente apresenta e a idade, entre outros fatores”, explica o urologista Rafael Buta, da clínica Veridium.
Nem sempre a alteração significa o câncer, daí a importância de o médico avaliar o resultado e, se necessário, pedir exames adicionais. “Em casos benignos ou malignos de tecido prostático, a proteína será identificada no exame de sangue. Com o passar dos anos, a próstata aumenta e é normal que o PSA fique mais elevado por conta desse aumento de volume da próstata. Quando o PSA apresenta um valor muito acima do padrão, é um indicativo para o urologista de que há a possibilidade de o paciente estar com um tumor maligno”, afirma o diretor técnico do Sabin Medicina Diagnóstica, Rafael Jácomo.
Também é possível rastrear o câncer de próstata com exames de imagem, e um dos mais modernos é a ressonância multiparamétrica de próstata (RM-MP). O exame fornece mais definição nos resultados, além de maior eficácia para detectar, estadiar e acompanhar os tumores de próstata. Segundo o gerente médico de diagnóstico por imagem do Sabin, Marcelo Canuto, a tecnologia permite mais rapidez no diagnóstico, o que pode salvar vidas: “O exame oferece mais qualidade e baixo risco aos pacientes, já que utiliza um método moderno sem radiação ionizante. Além disso, traz muito mais conforto aos pacientes e uma capacidade maior de precisão do diagnóstico, auxiliando o médico na proposta de tratamentos menos agressivos e com maiores taxas de sucesso”, diz.

Detectada a doença, é preciso partir para a biópsia. Com o auxílio da ultrassonografia transretal, o urologista remove, com uma agulha, uma amostra da próstata, enviada para o patologista analisar. No caso dos pacientes que passaram pela ressonância multiparamétrica de próstata, o médico já sabe onde está a lesão e se ela é restrita ao órgão ou se já invadiu outras estruturas e órgãos. “O primeiro ponto importante no enfrentamento do câncer de próstata é a fase do estadiamento, quando vamos saber o tipo histológico e onde as células neoplásicas se encontram; se é uma doença localizada na próstata; se ela é localmente avançada, ou seja, se invadiu tecidos ao redor ou linfonodos, ou se ela é metastática”, explica o oncologista Murilo Buzzo, do Centro de Câncer de Brasília (Cettro).
Depois, é preciso classificar o risco que o paciente tem da doença progredir para avançada ou metastática. Buzzo esclarece que essa estratificação é feita com os resultados do PSA e com o perfil das células cancerosas. “A partir daí, é possível dizer se a doença é menos ou mais agressiva”, afirma. De acordo com o médico, quando a doença é de muito baixo risco, a opção por fazer o tratamento ou apenas acompanhar é do paciente. Para ajudá-lo, há testes de múltiplos genes que também ajudam a classificar o risco e podem ser uma ferramenta útil nessa decisão.

No caso de os exames apontarem que as células doentes estão em outros órgãos ou quando após a cirurgia de remoção do órgão o PSA volta a aumentar, o câncer é considerado metastático. Dependendo do volume da doença, o médico propõe o melhor tratamento, que pode ser feito com múltiplas drogas e diferentes abordagens.
Se, mesmo depois disso, o tumor resistir, o paciente terá de passar por novo tratamento, seja com bloqueio hormonal, quimioterapia, radioisótopos, entre outros. “Nesse momento, é importante saber se ele tem a mutação BRCA e outras menos frequentes. Se ele tiver essas mutações e já usou o bloqueio hormonal, ele tem indicação para usar uma classe de medicamentos chamada inibidores da Parp”, diz Buzzo. No Congresso da Sociedade Europeia de Oncologia Clínica, em outubro, um estudo apontou a eficácia do primeiro tipo de terapia-alvo contra o câncer de próstata, tendo essas mutações como foco terapêutico.
CÂNCER X INFERTILIDADE
Pacientes com menos de 75 anos que estão com a doença localizada e decidem fazer o tratamento podem ter de passar pela cirurgia de remoção da próstata, o que, na maioria dos casos, cura o câncer em definitivo. Um dos efeitos colaterais do procedimento é a infertilidade. “Mesmo as cirurgias realizadas para tratamento de doença benigna (hiperplasia prostética benigna) comprometem a capacidade de ejaculação do paciente, interferindo negativamente na sua fertilidade. Para o tratamento do câncer de próstata, esse comprometimento é total”, explica Eduardo Pimentel, urologista e andrologista, especialista em Medicina Reprodutiva da Sociedade Brasileira de Reprodução Assistida (SBRA).

No caso dos homens que ainda desejam ter filhos, o médico recomenda o congelamento de sêmen. “É altamente recomendável que antes do tratamento este homem seja questionado sobre seu desejo reprodutivo no futuro. Caso haja uma resposta afirmativa, ou até mesmo uma insegurança, a criopreservação seminal deve ser realizada. Um recurso simples, de baixo custo e muito seguro”, diz. Além do congelamento, é possível obter espermatozoides posteriormente, diretamente do testículo, para fertilização in vitro. Nesse caso, o médico faz uma punção e retira o material.
-
15:37
-
17:42
-
16:58
-
17:18
-
16:28
-
16:17
-
18:27
 ..
..

